Nguyễn Hoàng Thảo Giang1, Trần Danh Cường1,2, Lê Phương Thảo2, Phan Thị Thu Giang2, Đặng Anh Linh2, Đoàn Thị Kim Phượng1,2, Bùi Đức Thắng2, Ngô Thị Tuyết Nhung2,Trần Thị Thủy1, Hoàng Thị Ngọc Lan1,2
1Trường Đại học Y Hà Nội
2Bệnh viện Phụ Sản Trung ương
Chịu trách nhiệm chính: Hoàng Thị Ngọc Lan
Email: hoangthingoclan@hmu.edu.vn
Ngày nhận bài: 29/7/2022
Ngày phản biện khoa học: 16/08/2022
Ngày duyệt bài: 05/09/2022
TÓM TẮT
SUMMARY
PRENATAL DIAGNOSIS OF 22q11.2 COPY NUMBER VARIATIONS BY BOBS TECHNIQUE
Objectives: Determinations the pregnancy rate of 22q11.2 copy number variations at the National Hospital of Obstetrics and Gynecology using BoBs technique. Evaluation the effectiveness of a few screening and diagnosis methods to detect fetuses with 22q11.2 copy number variations. Subjects: Amniotic fluid samples of 5192 pregnant women with indications for prenatal diagnosis at the National Hospital of Obstetrics and Gynecology from January 2019 to March 2022, who were tested with karyotyping and BoBs technique. Method: a cross-sectional descriptive study. Results: BoBs detected 43 cases with 22q11.2 copy number variations (0.83%), including 29 cases of 22q11.2 microdeletion (0.56%) and 14 cases of 22q11.2 microduplication (0.27%); karyotyping did not detect any of such cases. Pregnancies with 22q11.2 copy number variations were independent of maternal age. Pregnancies with 22q11.2 microdeletions were more likely to have an abnormality on ultrasound than pregnancies with 22q11.2 microduplications. 84% of pregnancies with 22q11.2 microdeletions were presented with defects on ultrasound, mainly tetralogy of Fallot and a ventricular septal defect; 80% of pregnancies with 22q11.2 microduplications had a soft marker on ultrasound, mainly increased nuchal translucency. Positive predictive values of maternal serum screening tests for 22q11.2 microdeletion syndrome and 22q11.2 microduplication syndrome were 1/522 and 1/434, respectively. Conclusion: BoBs plays an important role in detecting 22q11.2 copy number variations. Pregnancies with 22q11.2 copy number variations are independent of maternal age. Pregnancies with 22q11.2 microdeletions are more likely to have an abnormality on ultrasound than pregnancies with 22q11.2 microduplications, especially heart defects. Pregnancies with 22q11.2 microduplications could be presented with increased nuchal translucency. Maternal serum screening tests have low positive predictive values for 22q11.2 microdeletion and microduplication syndromes.
Keywords: BoBs (BACs-on-Beads), copy number variation, 22q11.2, microdeletion, microduplication, prenatal diagnosis.
I. ĐẶT VẤN ĐỀ
Vùng 22q11.2 mang 8 trình tự low copy repeat có độ tương đồng cao (>96%) là nguyên nhân chính gây ra sự tái tổ hợp không alen giữa các nhiễm sắc thể hoặc trên cùng một nhiễm sắc thể trong quá trình giảm phân, tạo nên các biến thể số lượng bản sao liên quan tới vùng này. Hội chứng mất đoạn 22q11.2, hay hội chứng DiGeorge, là một trong những hội chứng mất đoạn nhiễm sắc thể tái diễn phổ biến nhất và được mô tả tốt nhất trong y văn, với tỷ lệ mắc khoảng 1/1000 thai nhi và 1/4000 trẻ sinh sống.1,2 Hầu hết bệnh nhân mắc hội chứng DiGeorge bị bệnh tim bẩm sinh, suy giảm miễn dịch, hạ calci huyết, thiểu năng màn hầu, có bộ mặt dysmorphic, chậm phát triển nhận thức, bất thường về hành vi và bệnh tâm thần.
Sự lặp đoạn xảy ra trên cùng một vùng của nhiễm sắc thể 22q11.2 cũng gây ra một hội chứng, được gọi là hội chứng lặp đoạn 22q11.2. Người ta cho rằng tỷ lệ mắc bệnh của hội chứng lặp đoạn 22q11.2 bằng một nửa của hội chứng mất đoạn 22q11.2.3 Hội chứng này được đặc trưng bởi một kiểu hình lâm sàng rất thay đổi, từ gần bình thường hoặc rối loạn nhẹ với khiếm khuyết trong học tập ở mức độ trung bình, đến các dị tật nghiêm trọng với thiểu năng trí tuệ nặng. Sự ra đời những trẻ mắc hội chứng mất đoạn hoặc lặp đoạn 22q11.2 gây ra nhiều gánh nặng cho gia đình và xã hội, mà hiện tại chưa có những phương pháp điều trị hiệu quả nào ngoài cải thiện triệu chứng cho người bệnh. Vì vậy, chẩn đoán các biến thể số lượng bản sao vùng 22q11.2 trong thời kỳ mang thai là rất cần thiết.
Hiện nay, kỹ thuật di truyền tế bào vẫn được coi là tiêu chuẩn vàng để chẩn đoán các bất thường số lượng nhiễm sắc thể (NST) và bất thường cấu trúc nhiễm sắc thể lớn. Tuy nhiên, kỹ thuật này đòi hỏi thời gian nuôi cấy dài ngày (ít nhất 10-12 ngày với tế bào ối) và có độ phân giải hạn chế, không thể phát hiện được các bất thường NST có kích thước dưới 5 Mb, bao gồm các vi mất đoạn và vi lặp đoạn. Kỹ thuật BoBs (BACs-on-Beads) ra đời nhằm khắc phục những nhược điểm của kỹ thuật di truyền tế bào thông thường, giúp phát hiện nhanh lệch bội của các NST 13, 18, 21, X, Y và một số vi mất đoạn và vi lặp đoạn phổ biến, trong đó có vùng 22q11.2. Bệnh viện Phụ sản Trung ương đã ứng dụng thường quy kỹ thuật BoBs trong chẩn đoán trước sinh từ năm 2016. Vì vậy, chúng tôi thực hiện nghiên cứu này với mục tiêu:
(1) Xác định tỷ lệ thai mang các biến thể số lượng bản sao vùng 22q11.2 tại bệnh viện Phụ sản Trung ương bằng kỹ thuật BoBs;
(2) Đánh giá giá trị của một số phương pháp sàng lọc, chẩn đoán trước sinh để phát hiện thai mang các biến thể số lượng bản sao vùng 22q11.2.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
Nghiên cứu của chúng tôi được thực hiện trên mẫu dịch ối của 5192 thai phụ với tuổi thai ≥ 16 tuần, thai sống, có chỉ định chẩn đoán trước sinh tại Bệnh viện Phụ sản Trung ương từ tháng 1/2019 đến tháng 3/2022. Chỉ định chọc ối chẩn đoán trước sinh được đưa ra trên các trường hợp thai có nguy cơ cao bất thường di truyền như: tuổi mẹ cao (≥ 35), bất thường trên siêu âm thai, kết quả sàng lọc huyết thanh mẹ hoặc NIPT nguy cơ cao, tiền sử sinh con dị tật, thai phụ hoặc chồng có bất thường NST…
2.2. Phương pháp nghiên cứu
Nghiên cứu được thực hiện theo phương pháp mô tả cắt ngang, hồi cứu. Mỗi mẫu dịch ối được xét nghiệm di truyền theo 2 phương pháp: Lập karyotype từ tế bào ối nuôi cấy và BoBs. Khoảng 15 ml nước ối được nuôi cấy trong tủ ấm ở nhiệt độ 37°C chứa 5% CO2 trong 10-15 ngày. Sau khi thu hoạch và nhuộm băng G, ít nhất 30 cụm NST ở kỳ giữa được phân tích và lập karyotype dựa theo tiêu chuẩn ISCN 2016.
Khoảng 3-4 ml nước ối chưa nuôi cấy được sử dụng để tách chiết DNA với bộ kit QIAamp DNA Mini Kit (Qiagen, Đức). Nồng độ và độ tinh sạch của DNA được đánh giá bằng máy NanoDrop 2000 (Thermo Fisher, Mỹ). Sau đó kỹ thuật BoBs được thực hiện với bộ kit Prenatal BoBs (PerkinElmer, Phần Lan): DNA được đánh dấu, tinh sạch, lai với các bead, rửa và gắn phân tử báo cáo (streptavidin-phycoerythrin). Tín hiệu huỳnh quang được đo bằng hệ thống Luminex 200 và kết quả được phân tích bằng phần mềm BoBsoft 2.0. DNA của người nam và nữ bình thường cũng được đánh dấu và lai để làm đối chứng. Tỷ lệ tín hiệu huỳnh quang của mỗi DNA dò (probe) giữa mẫu và chứng nằm trong khoảng 0,8 đến 1,3 là bình thường; mất đoạn khi tỷ lệ này dưới 0,8 và lặp đoạn khi tỷ lệ này trên 1,3.
Số liệu thu thập sẽ được xử lý và phân tích theo phần mềm SPSS 25.0.
III. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm lâm sàng của các thai phụ được chọc ối
Trong 5192 thai phụ được chọc ối, tuổi thai phụ trung bình là 31,87 ± 6,23 năm và tuổi thai trung bình là 19,21 ± 2,84 tuần. Chỉ định chẩn đoán trước sinh chiếm tỷ lệ cao nhất là bất thường trên siêu âm thai (51,39%; 2668/5192), tiếp đó là kết quả sàng lọc huyết thanh mẹ nguy cơ cao (50,15%; 2604/5192), kết quả NIPT nguy cơ cao (5,93%; 308/5192), tuổi mẹ cao (5,66%; 294/5192), tiền sử mang thai/sinh con bất thường hoặc bố mẹ mang bất thường nhiễm sắc thể/bệnh di truyền đơn gen (5,22%; 271/5192) và các chỉ định khác (0,35%; 18/5192). Tỷ lệ thai phụ có từ 2 chỉ định trở lên là 17,74% (921/5192).
3.2. Tỷ lệ thai mang các biến thể số lượng bản sao vùng 22q11.2
Trong 5192 thai được chẩn đoán trước sinh, chúng tôi phát hiện 43 trường hợp mang biến thể số lượng bản sao vùng 22q11.2 chiếm tỷ lệ 0,83%. Trong đó có 29 trường hợp vi mất đoạn 22q11.2 (0,56%) và 14 trường hợp vi lặp đoạn 22q11.2 (0,27%). Tỷ lệ mắc vi lặp đoạn 22q11.2 trên tỷ lệ mắc vi mất đoạn 22q11.2 tương đương với ½ với mức ý nghĩa 95% (p > 0,05).
3.3. Giá trị của một số phương pháp sàng lọc, chẩn đoán trước sinh để phát hiện thai mang các biến thể số lượng bản sao vùng 22q11.2
3.3.1. Giá trị của tuổi mẹ để phát hiện các biến thể số lượng bản sao vùng 22q11.2
Bảng 1. Tỷ lệ thai phụ tuổi ≥ 35 mang thai có biến thể số lượng bản sao vùng 22q11.2
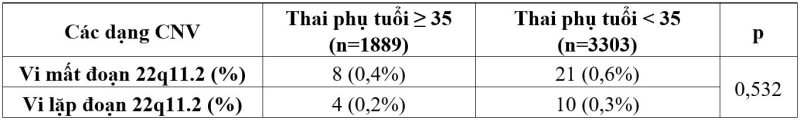
Nhận xét: Tỷ lệ thai phụ tuổi ≥ 35 mang thai có vi mất đoạn 22q11.2 là 0,4% (8/1889), tỷ lệ thai phụ tuổi ≥ 35 mang thai có vi lặp đoạn 22q11.2 là 0,2% (4/1889). Sự khác biệt này không có ý nghĩa thống kê với p > 0,05.
3.3.2. Giá trị của siêu âm thai để phát hiện các biến thể số lượng bản sao vùng 22q11.2
Bảng 2. Tỷ lệ thai mang biến thể số lượng bản sao vùng 22q11.2 có bất thường trên siêu âm

Nhận xét: Tỷ lệ thai mang vi mất đoạn 22q11.2 có bất thường trên siêu âm là 0,9% (25/2668), tỷ lệ thai mang vi lặp đoạn 22q11.2 có bất thường trên siêu âm là 0,4% (10/2668). Sự khác biệt này có ý nghĩa thống kê với p là 0,000.
Bảng 3. Hình ảnh bất thường trên siêu âm của các thai mang biến thể số lượng bản sao vùng 22q11.2
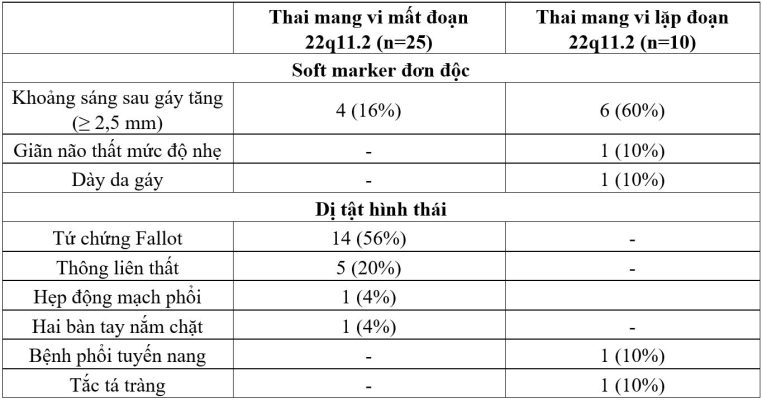
Nhận xét: Trong 25 thai mang vi mất đoạn 22q11.2 gây ra hội chứng DiGeorge có bất thường trên siêu âm, các trường hợp dị tật hình thái chiếm tỷ lệ cao (84%; 21/25), các trường hợp có chỉ có dấu hiệu mềm (soft marker) đơn độc chỉ chiếm 16%. Trong đó, dị tật tứ chứng Fallot có tỷ lệ cao nhất (56%), tiếp theo đó là thông liên thất (20%).
Trong 10 thai mang vi lặp đoạn 22q11.2 có bất thường trên siêu âm, hình ảnh chủ yếu là soft marker đơn độc (tỷ lệ 80%; 8/10), dị tật hình thái chỉ chiếm 20%. Soft marker thường gặp nhất là tăng khoảng sáng sau gáy (60%).
3.3.3. Giá trị của sàng lọc huyết thanh mẹ để phát hiện thai mang biến thể số lượng bản sao vùng 22q11.2
Trong 5192 thai phụ được chọc ối, 2604 trường hợp có kết quả sàng lọc huyết thanh mẹ nguy cơ cao, phát hiện 5 thai mang vi mất đoạn 22q11.2 (tỷ lệ 0,19%; 5/2604) và 6 thai mang vi lặp đoạn 22q11.2 (tỷ lệ 0,23%; 6/2604). Khả năng dự báo nguy cơ dương tính với hội chứng mất đoạn 22q11.2 và hội chứng lặp đoạn 22q11.2 cho các trường hợp sàng lọc huyết thanh mẹ dương tính lần lượt là 1/522 và 1/434 trường hợp.
3.3.4. Giá trị của BoBs và karyotyping để phát hiện thai mang biến thể số lượng bản sao vùng 22q11.2
Trong 43 trường hợp mang biến thể số lượng bản sao vùng 22q11.2 phát hiện được bằng kỹ thuật BoBs, karyotyping không phát hiện được trường hợp nào. Các trường hợp này có mất hoặc lặp đoạn có kích thước nhỏ < 5 Mb trên cánh dài nhiễm sắc thể số 22.
IV. BÀN LUẬN
Nghiên cứu của chúng tôi phát hiện 43 trường hợp mang biến thể số lượng bản sao vùng 22q11.2 bằng kỹ thuật BoBs, chiếm tỷ lệ 0,83% trong 5192 thai phụ được chọc ối chẩn đoán trước sinh tại bệnh viện Phụ sản Trung ương từ tháng 1/2019 đến tháng 3/2022. Kết quả này cao hơn tỷ lệ được báo cáo trong một số nghiên cứu khác như của Hoàng Thị Ngọc Lan (2019) (10/1880), Grati (2015) (47/9500) và Xue (2021) (34/8465).4-6 Sự khác nhau này có thể liên quan tới cỡ mẫu, quần thể dân số tham gia vào nghiên cứu hoặc tỷ lệ các nhóm chỉ định chọc ối khác nhau. Nghiên cứu của chúng tôi có tỷ lệ thai phụ có bất thường trên siêu âm cao hơn các nghiên cứu khác (51,29%), tiếp đến là tỷ lệ sàng lọc huyết thanh mẹ nguy cơ cao cũng khá cao (50,15%).
Tỷ lệ thai mang vi lặp đoạn 22q11.2 trong nghiên cứu của chúng tôi chỉ bằng một nửa tỷ lệ thai mang vi mất đoạn 22q11.2 (p > 0,05, mức ý nghĩa 95%). Tỷ lệ này tương đương với nghiên cứu của Grati (2015) với 32 trường hợp vi mất đoạn và 16 trường hợp vi lặp đoạn.6 Portnoi và cộng sự (2009) ước tính tỷ lệ vi lặp đoạn 22q11.2 xấp xỉ ½ tỷ lệ vi mất đoạn 22q11.2, lặp đoạn có tính chất gia đình cao hơn, giảm độ thấm và phổ kiểu hình khác biệt lớn hơn giữa các thành viên trong gia đình.3
Theo bảng 1, chúng tôi nhận thấy tỷ lệ thai phụ tuổi ≥ 35 mang thai có các biến thể số lượng bản sao vùng 22q11.2 và tỷ lệ thai phụ tuổi < 35 mang các biến thể này khác nhau không có ý nghĩa thống kê (p = 0,532 > 0,05). Nói cách khác, sự xuất hiện các biến thể số lượng bản sao vùng 22q11.2 không liên quan tới tuổi mẹ cao. Grati (2015) cũng đưa ra nhận định tương tự trong nghiên cứu của mình: sự mất cân bằng hệ gen dưới mức độ hiển vi không phụ thuộc vào tuổi mẹ.6 Larroya (2021) chỉ ra sự hiện diện của các CNV gây bệnh ở thai có bất thường hình thái không liên quan đến tuổi bố hoặc tuổi mẹ cao.7 Điều này khác với những trường hợp lệch bội nhiễm sắc thể, tỷ lệ mang thai thể dị bội tăng lên đáng kể khi tuổi mẹ tăng, từ 2-3% trong độ tuổi 20 đến 35% ở phụ nữ 40 tuổi.8
So với thai mang vi lặp đoạn 22q11.2, thai mang vi mất đoạn 22q11.2 có nhiều khả năng gặp bất thường trên siêu âm hơn; sự khác biệt có ý nghĩa thống kê với p = 0,000. Theo bảng 2 và 3, có 84% trường hợp mang vi mất đoạn 22q11.2 có dị tật hình thái trên siêu âm quý II, bao gồm tứ chứng Fallot (n=14), thông liên thất (n=5), hẹp động mạch phổi (n=1) và hai bàn tay nắm chặt (n=1); 2 trường hợp trong số này cũng có khoảng sáng sau gáy tăng trên siêu âm quý I. Y văn đã chỉ ra tăng khoảng sáng sau gáy liên quan với bất thường tim mạch.9 Có 4 trường hợp vi mất đoạn 22q11.2 mang một soft marker đơn độc trên siêu âm (tăng khoảng sáng sau gáy), các trường hợp này có thời gian chọc ối sớm hơn (17-19 tuần) nên có thể các dị tật hệ tim mạch chưa được biểu hiện rõ trên siêu âm. Tương tự, Shuyuan Li (2019) cũng chỉ ra 87,5% (14/16) trường hợp mất đoạn 22q11.2 có dị tật hình thái trên siêu âm, bao gồm dị tật tim mạch, thận, hệ thần kinh trung ương hoặc dị tật đa cơ quan.10 Điều này phù hợp với y văn rằng hội chứng mất đoạn 22q11.2 có độ thấm gần như hoàn toàn.1
Trái lại, các dị tật hình thái trên siêu âm chỉ gặp trong 2 trường hợp lặp đoạn 22q11.2, bao gồm tắc tá tràng và bệnh phổi tuyến nang một bên. Ngoài ra, biểu hiện trên siêu âm chủ yếu là các soft marker (80%) với tăng khoảng sáng sau gáy đơn độc chiếm phần lớn (60%), giãn não thất mức độ nhẹ (11,8 mm) và dày da gáy. Nghiên cứu của Dupont (2015) cũng chỉ ra 40% số ca lặp đoạn 22q11.2 có tăng khoảng sáng sau gáy.11 Shuyuan Li (2019) cho thấy chỉ 1/11 trường hợp lặp đoạn 22q11.2 có dị tật tim trên siêu âm; các soft marker biểu hiện trên 3/11 trường hợp có tăng khoảng sáng sau gáy và 1/11 có hiện tượng ruột non tăng âm vang; còn lại có kết quả siêu âm bình thường.10 Jin Mei (2019) cho thấy 6/8 ca lặp đoạn 22q11.2 có siêu âm hình thái bình thường, 1 trường hợp có giãn não thất nhẹ và 1 trường hợp dày da gáy.12 Những phát hiện này cho thấy hội chứng lặp đoạn 22q11.2 có kiểu hình đa dạng và ít nghiêm trọng hơn hội chứng vi mất đoạn tương ứng, và thường thấy được di truyền trong gia đình. Vì vậy, việc xét nghiệm di truyền cho các thành viên trong gia đình của bệnh nhân mang vi lặp đoạn 22q11.2 được khuyến cáo.13
Theo tổng quan có hệ thống của Mary và cộng sự (2022) chỉ ra những bất thường trên siêu âm thường gặp của hội chứng lặp đoạn 22q11.2 bao gồm tăng khoảng sáng sau gáy, dị tật tim mạch, dị tật thận và dị tật xương; tuổi thai trung bình khi chọc ối là 20-23 tuần.14 Hiện tượng tăng khoảng sáng sau gáy được xác định trong nhiều rối loạn di truyền đơn gen và dị tật cấu trúc ở các cơ quan như tim mạch, thần kinh, thận và xương.15,16 Trong nghiên cứu của chúng tôi, các trường hợp vi lặp đoạn 22q11.2 có tăng khoảng sáng sau gáy đơn độc có tuổi thai khi chọc ối khá sớm (17-19 tuần) nên có thể các dị tật trên cơ quan khác chưa biểu hiện rõ. Có 1089 thai có tăng khoảng sáng sau gáy, trong đó 7 thai mang vi lặp đoạn 22q11.2; giá trị dự báo nguy cơ dương tính với hội chứng lặp đoạn 22q11.2 của tăng khoảng sáng sau gáy là 1/155.
Về sàng lọc huyết thanh mẹ, có 4 trường hợp vi mất đoạn 22q11.2 và 4 trường hợp vi lặp đoạn 22q11.2 có kết quả sàng lọc huyết thanh nguy cơ cao nhưng kết quả siêu âm cho đến thời điểm chọc ối đều chưa phát hiện bất thường. Begleiter (2007) cũng báo cáo 3 trường hợp trẻ sinh ra mắc hội chứng mất đoạn 22q11.2 mà mẹ có kết quả sàng lọc huyết thanh nguy cơ cao với trisomy 18 khi mang thai.17 Jin Mei (2019) cho thấy 6/8 trường hợp vi lặp đoạn 22q11.2 có nguy cơ cao với hội chứng Down nhưng kết quả siêu âm bình thường.12 Vì vậy, không phải tất cả các trường hợp mang biến thể số lượng bản sao vùng 22q11.2 đều được chỉ định chẩn đoán dựa vào siêu âm thai bất thường.
Kỹ thuật karyotyping không phát hiện được trường hợp nào trong 43 ca mang biến thể số lượng bản sao vùng 22q11.2. Điều này cũng phù hợp với độ phân giải của xét nghiệm di truyền tế bào thông thường, chỉ phát hiện được các mất đoạn hoặc lặp đoạn kích thước từ 5-10 Mb trở lên; trong khi đó, các mất hoặc lặp đoạn vùng 22q11.2 có kích thước chỉ từ 1,5-3 Mb. Vì vậy, ngoài kỹ thuật di truyền tế bào được thực hiện thường quy trong chẩn đoán trước sinh, cần thực hiện những kỹ thuật giúp phát hiện sự mất cân bằng nhiễm sắc thể ở mức độ nhỏ hơn, đặc biệt ở những thai có bất thường trên siêu âm.
V. KẾT LUẬN
Trong 5192 thai phụ được chọc ối, BoBs phát hiện 43 trường hợp mang biến thể số lượng bản sao vùng 22q11.2 (0,83%), gồm 29 trường hợp vi mất đoạn 22q11.2 (0,56%) và 14 trường hợp vi lặp đoạn 22q11.2 (0,27%). Sự mang thai có biến thể số lượng bản sao vùng 22q11.2 không phụ thuộc vào tuổi mẹ. Thai mang vi mất đoạn 22q11.2 có nhiều khả năng gặp bất thường trên siêu âm hơn thai mang vi lặp đoạn 22q11.2. Có 84% thai mang vi mất đoạn 22q11.2 có dị tật trên siêu âm, chủ yếu là tứ chứng Fallot và thông liên thất; có 80% thai mang vi lặp đoạn 22q11.2 chỉ có soft marker trên siêu âm, chủ yếu là tăng khoảng sáng sau gáy với giá trị dự báo nguy cơ dương tính với hội chứng lặp đoạn 22q11.2 của tăng khoảng sáng sau gáy là 1/155. Khả năng dự báo nguy cơ dương tính với hội chứng mất đoạn 22q11.2 và hội chứng lặp đoạn 22q11.2 cho các trường hợp sàng lọc huyết thanh mẹ dương tính lần lượt là 1/522 và 1/434 trường hợp.
Sử dụng kỹ thuật karyptype thông thường không phát hiện được các vi mất đoạn/ vi lặp đoạn. Vì vậy cần phối hợp với các kỹ thuật khác như kỹ thuật BoBs, hay microarray để phát hiện các bất thường ở mức vi nhiễm sắc thể trong chẩn đoán trước sinh.
TÀI LIỆU THAM KHẢO
- McDonald-McGinn DM, Sullivan KE, Marino B, et al. 22q11. 2 deletion syndrome. Nature reviews Disease primers. 2015;1(1):1-19.
- Vingerhoets C, Van Oudenaren MJ, Bloemen OJ, et al. Low prevalence of substance use in people with 22q11. 2 deletion syndrome. The British Journal of Psychiatry. 2019;215(5):661-667.
- Portnoï M-F. Microduplication 22q11. 2: a new chromosomal syndrome. European journal of medical genetics. 2009;52(2-3):88-93.
- Xue J, Shen R, Xie M, et al. 22q11. 2 recurrent copy number variation-related syndrome: a retrospective analysis of our own microarray cohort and a systematic clinical overview of ClinGen curation. Translational Pediatrics. 2021;10(12):3273.
- Hoàng Thị Ngọc Lan, Bùi Đức Thắng, Phan Thu Giang, et al. Ứng dụng kỹ thuật BoBs để phát hiện một số bất thường nhiễm sắc thể trong chẩn đoán trước sinh. Tạp chí Phụ sản. 2019;16(3):36-41.
- Grati FR, Molina Gomes D, Ferreira JCPB, et al. Prevalence of recurrent pathogenic microdeletions and microduplications in over 9500 pregnancies. Prenatal diagnosis. 2015;35(8):801-809.
- Larroya M, Tortajada M, Mensión E, Pauta M, Rodriguez-Revenga L, Borrell A. Have maternal or paternal ages any impact on the prenatal incidence of genomic copy number variants associated with fetal structural anomalies? PloS one. 2021;16(7):e0253866.
- Hassold T, Hunt P. To err (meiotically) is human: the genesis of human aneuploidy. Nature Reviews Genetics. 2001;2(4):280-291.
- Haak MC, Van Vugt JM. Pathophysiology of increased nuchal translucency: a review of the literature. Human reproduction update. 2003;9(2):175-184.
- Li S, Han X, Ye M, et al. Prenatal diagnosis of microdeletions or microduplications in the proximal, central, and distal regions of chromosome 22q11. 2: ultrasound findings and pregnancy outcome. Frontiers in genetics. 2019;10:813.
- Dupont C, Grati FR, Choy KW, et al. Prenatal diagnosis of 24 cases of microduplication 22q11. 2: an investigation of phenotype‐genotype correlations. Prenatal Diagnosis. 2015;35(1):35-43.
- Mei J, Liu J, Wang M, et al. Prenatal diagnosis and pregnancy outcomes of 22q11. 2 duplication syndrome: analysis of 8 cases. Journal of Zhejiang University (Medical Science). 2019;48(4):429-433.
- Yobb TM, Somerville MJ, Willatt L, et al. Microduplication and triplication of 22q11. 2: a highly variable syndrome. The American Journal of Human Genetics. 2005;76(5):865-876.
- Mary L, Lavillaureix A, Perrot A, et al. Prenatal phenotype of 22q11 micro-duplications: A systematic review and report on 12 new cases. European Journal of Medical Genetics. 2022;65(2):104422.
- Sutton ALM, Biggio JR. Chapter 25 – Prenatal Screening for Neural Tube Defects and Aneuploidy. In: Rimoin D, Pyeritz R, Korf B, eds. Emery and Rimoin’s Principles and Practice of Medical Genetics (Sixth Edition). Oxford: Academic Press; 2013:1-23.
- De Domenico R, Faraci M, Hyseni E, et al. Increased nuchal traslucency in normal karyotype fetuses. Journal of prenatal medicine. 2011;5(2):23.
- Begleiter ML, Lund MM, Atherton AM, Buchholz JD, Ardinger HH. Maternal serum
( Nguồn: Số 518, tháng 9/2022, Tạp chí Y Học Việt Nam, trang 237-244, link full tạp chí: ![]() )
)
